Tratamientos para el prolapso uterino: opciones médicas y fisioterapia
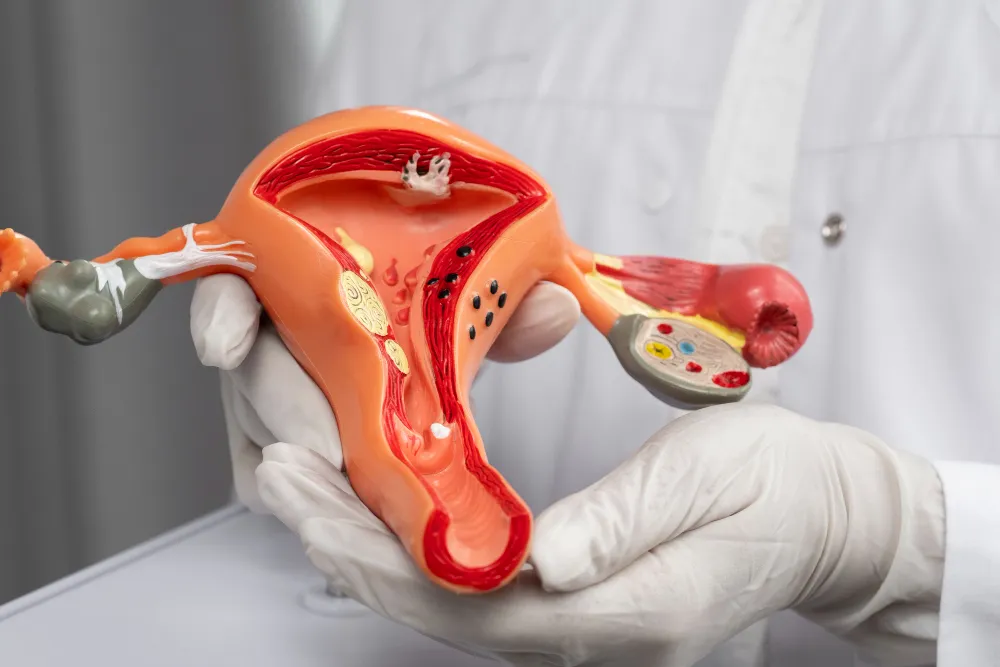
¿Qué es el prolapso uterino?
Definición médica y causas principales
El prolapso uterino ocurre cuando el útero desciende hacia la vagina o incluso sobresale parcialmente debido a la debilidad de los músculos y ligamentos del suelo pélvico. Esta condición afecta principalmente a mujeres después de los 40 años, especialmente tras partos múltiples o una menopausia prolongada.
Entre las causas más comunes se encuentran:
- Pérdida de tono muscular del suelo pélvico.
- Partos vaginales complicados.
- Obesidad o esfuerzo físico excesivo.
- Disminución de estrógenos tras la menopausia.
Factores de riesgo y grupos más afectados
Las mujeres que han tenido varios embarazos, cirugías ginecológicas o antecedentes familiares de debilidad pélvica presentan mayor predisposición. También se considera un factor importante el estreñimiento crónico o los trabajos que implican levantar peso.
Diagnóstico del prolapso uterino
Evaluaciones ginecológicas y estudios complementarios
El diagnóstico de prolapso uterino se realiza mediante un examen pélvico completo. El ginecólogo evalúa el grado de descenso y puede solicitar ecografías transvaginales o resonancias magnéticas para determinar el nivel de afectación.
Clasificación por grados del prolapso uterino
El prolapso se clasifica en cuatro grados:
- Grado I: leve descenso del útero sin salida del canal vaginal.
- Grado II: el cuello uterino llega a la entrada de la vagina.
- Grado III: el útero sobresale parcialmente.
- Grado IV: el útero se encuentra completamente fuera de la vagina.
Prolapso uterino tratamiento: enfoque integral
El abordaje del prolapso uterino no es igual para todas las mujeres, ya que depende de factores como la intensidad del descenso, el impacto de los síntomas y la etapa vital en la que se encuentre cada una. Detectarlo y tratarlo a tiempo es clave para evitar que evolucione y genere molestias más severas, como dolor pélvico continuado, problemas urinarios, infecciones recurrentes o dificultades en la vida sexual. Un tratamiento precoz puede mejorar notablemente la función del suelo pélvico y el bienestar general, reduciendo en muchos casos la necesidad de intervenciones invasivas.
Las opciones de tratamiento pueden incluir:
-
Fisioterapia de suelo pélvico, especialmente indicada en prolapsos leves o moderados, mediante ejercicios personalizados, técnicas manuales y, cuando está indicado, el uso de dispositivos como los pesarios.
-
Tratamiento quirúrgico, reservado para casos en los que el prolapso limita de forma importante la vida diaria y no responde a abordajes conservadores.
-
Tratamiento combinado, donde la cirugía se apoya en la fisioterapia antes y después de la intervención para mejorar la recuperación y prevenir recaídas.
-
Enfoque integral, que contempla educación postural, hábitos intestinales adecuados, control del peso corporal y acompañamiento emocional como parte del proceso de recuperación.
Este enfoque global permite no solo tratar el prolapso, sino también mejorar la calidad de vida a largo plazo de forma más estable y sostenible.
¿El prolapso tiene cura?
El prolapso no siempre se “cura” de forma total, pero sí es posible mejorar los síntomas, aliviar molestias y frenar su progresión con el tratamiento adecuado. Muchas mujeres obtienen una recuperación significativa con fisioterapia especializada del suelo pélvico, ejercicios personalizados, cambios de hábitos posturales y técnicas que reducen la presión abdominal.
En casos leves o moderados este abordaje puede ser muy eficaz. Cuando el prolapso es más avanzado o genera síntomas persistentes, puede valorarse tratamiento médico o quirúrgico junto con la fisioterapia. El objetivo no es solo disminuir el prolapso, sino mejorar la función, la calidad de vida y el bienestar general de la mujer.
Tratamientos médicos no quirúrgicos
Uso de pesarios vaginales
Los pesarios vaginales son una opción eficaz y segura para muchas mujeres con prolapso uterino, especialmente en los casos leves o moderados. Se trata de dispositivos de silicona o látex que se introducen en la vagina para sostener el útero y las paredes vaginales, ayudando a mantener los órganos en su posición correcta.
Existen distintos tipos y tamaños de pesarios, que el ginecólogo o el fisioterapeuta especializado ajusta de forma personalizada. El objetivo es que el dispositivo sea cómodo, no cause molestias y permita realizar una vida completamente normal, incluyendo caminar, trabajar e incluso mantener relaciones sexuales en algunos casos.
El uso de pesarios es ideal para mujeres que:
- No desean someterse a una cirugía, ya sea por decisión personal o por razones médicas.
- Están a la espera de una intervención quirúrgica, y necesitan estabilizar el prolapso antes del procedimiento.
- Desean aliviar los síntomas como la sensación de peso pélvico, presión o incomodidad.
Además, el tratamiento con pesario requiere un seguimiento periódico para revisar su ajuste, prevenir infecciones y mantener una correcta higiene vaginal. Es un método reversible, sencillo y especialmente útil en mujeres de edad avanzada o con otras condiciones médicas que desaconsejan la cirugía.
Terapia hormonal y control de síntomas
En mujeres postmenopáusicas, el descenso natural de los niveles de estrógenos provoca una pérdida de elasticidad y lubricación en los tejidos vaginales, lo que puede agravar los síntomas del prolapso uterino. En estos casos, la terapia hormonal local mediante estrógenos tópicos (en crema, óvulos o anillos vaginales) ayuda a restaurar la salud del tejido vaginal, mejorando su grosor, hidratación y capacidad de sostén.
Este tipo de tratamiento no revierte el prolapso, pero reduce la sequedad, la irritación y las molestias asociadas, además de potenciar los resultados de la fisioterapia de suelo pélvico y otros tratamientos conservadores.
La aplicación debe realizarse siempre bajo control médico, ajustando la dosis y la frecuencia según la edad, el historial clínico y la respuesta de cada paciente. En algunos casos, el tratamiento hormonal se combina con programas de ejercicios pélvicos y revisiones periódicas para garantizar un abordaje completo.
Gracias a este enfoque combinado, muchas mujeres logran aliviar los síntomas y mejorar su calidad de vida sin recurrir a cirugía, especialmente cuando se inicia el tratamiento de forma temprana.
Fisioterapia para el prolapso uterino
Ejercicios de Kegel y fortalecimiento del suelo pélvico
Los ejercicios de Kegel son la primera línea de defensa contra el prolapso. Consisten en contraer y relajar los músculos del suelo pélvico durante varios segundos, repitiendo varias veces al día. Ayudan a reforzar la musculatura y prevenir la progresión del prolapso.
Electroestimulación y biofeedback
La electroestimulación utiliza impulsos eléctricos suaves para activar los músculos debilitados, mientras que el biofeedback ayuda a la paciente a reconocer y mejorar el control muscular. Estas técnicas se aplican bajo supervisión de un fisioterapeuta especializado.
Reeducación postural y respiratoria
Una buena postura corporal y el control de la respiración abdominal son claves para reducir la presión intraabdominal, evitando así el empeoramiento del prolapso. El entrenamiento postural forma parte esencial del programa de fisioterapia.
Tratamiento quirúrgico del prolapso uterino
Cuando el prolapso uterino es severo y los tratamientos conservadores no ofrecen resultados suficientes, la cirugía puede ser la mejor opción para recuperar bienestar, movilidad y calidad de vida.
1. Cirugías reconstructivas del suelo pélvico
El objetivo principal de este tipo de intervención es recolocar y reforzar las estructuras pélvicas para devolver su posición anatómica y funcionalidad.
Características de la cirugía reconstructiva:
- Reposiciona los órganos que han descendido.
- Refuerza los tejidos utilizando suturas o mallas quirúrgicas especiales.
- La intervención puede realizarse por vía vaginal, abdominal o laparoscópica (según el caso).
- Busca preservar el útero siempre que sea posible, especialmente en mujeres jóvenes o que así lo prefieran.
| Ventajas principales | Consideraciones importantes |
| Mejora la sujeción pélvica | Requiere un postoperatorio controlado |
| Reduce la sensación de presión | Puede necesitar fisioterapia posterior |
| Recupera la calidad de vida | Conlleva un tiempo de recuperación variable |

2. Histerectomía: cuándo se recomienda
La histerectomía (extirpación del útero) no es el primer paso, pero puede ser necesaria en algunos casos.
Se indica cuando:
- El prolapso es muy avanzado.
- Han fallado otras terapias previas.
- Hay síntomas intensos que afectan a la calidad de vida (dolor, presión constante, incontinencia, etc.).
- Existe patología uterina asociada.
Objetivo de la histerectomía: eliminar molestias físicas, reducir el dolor pélvico y devolver a la paciente su comodidad en el día a día.
| Beneficios | Posibles efectos secundarios |
| Alivio inmediato de la presión | Necesidad de adaptación hormonal (en algunos casos) |
| Reducción de molestias urinarias | Recuperación más prolongada que en otras cirugías |
| Mejora de la calidad de vida | Control médico más estrecho durante el postoperatorio |
3. Recuperación y cuidados postoperatorios
La recuperación tras la cirugía es un paso clave para garantizar el éxito del tratamiento.
Recomendaciones generales tras la intervención:
- Descanso relativo durante las primeras semanas.
- Evitar levantar peso o realizar esfuerzos intensos.
- Fisioterapia pélvica para recuperar fuerza y estabilidad muscular.
- Incorporación progresiva a la actividad física habitual.
- Controles médicos periódicos para asegurar una buena cicatrización.
Importante: la recuperación es gradual y personalizada. Seguir las pautas médicas y de fisioterapia ayuda a prevenir recaídas.
Resumen visual
| Objetivo | Tratamiento | Resultado esperado |
| Recolocar órganos pélvicos | Cirugía reconstructiva | Recuperación funcional y anatómica |
| Eliminar dolor y presión severa | Histerectomía (en casos avanzados) | Mejora significativa en la calidad de vida |
| Mantener resultados a largo plazo | Reposo + fisioterapia postoperatoria | Estabilidad y prevención de recaídas |
Prevención y cuidados en casa
Cuidar la salud pélvica no solo es importante cuando aparecen síntomas; la prevención diaria puede marcar una gran diferencia. A continuación, encontrarás hábitos sencillos que ayudan a mantener la zona pélvica en buen estado y a detectar a tiempo cualquier señal de alerta.
- Hábitos saludables y control del peso
Mantener un peso corporal adecuado y favorecer una buena digestión reduce la presión sobre el suelo pélvico.
Recomendaciones diarias:
- Aumentar la ingesta de fibra: frutas, verduras, legumbres y cereales integrales.
- Beber agua suficiente: entre 1,5 L y 2 L diarios (ajustar según actividad física).
- Mantenerse activo/a: caminar, nadar o practicar ejercicios de bajo impacto para mejorar la circulación.
- Evitar el estreñimiento crónico: adoptar rutinas intestinales regulares y evitar esfuerzos al ir al baño.
| Alimentos recomendados | Alimentos a limitar |
| Frutas frescas | Ultraprocesados |
| Verduras y hortalizas | Embutidos |
| Legumbres | Refrescos azucarados |
| Cereales integrales | Bollería industrial |
- Ejercicios preventivos diarios
Los ejercicios de Kegel fortalecen el suelo pélvico y ayudan a prevenir molestias futuras, incluso si no hay síntomas actuales.
Cómo realizarlos correctamente:
- Identifica los músculos del suelo pélvico (los mismos que usarías para detener la orina).
- Contrae durante 5 segundos y relaja otros 5.
- Repite 10 veces seguidas, 3 veces al día.
- Hazlos en diferentes posturas: tumbada, sentada y de pie.
Consejo: Puedes integrar estos ejercicios en tu rutina diaria (por ejemplo, mientras ves la tele, cocinas o estás sentada en el trabajo).

FAQs sobre prolapso uterino tratamiento
¿El prolapso uterino se cura sin cirugía?
Sí, en los casos leves puede tratarse eficazmente sin necesidad de intervención quirúrgica. Las opciones más habituales incluyen fisioterapia de suelo pélvico, ejercicios específicos guiados por un profesional y el uso de pesarios vaginales, dispositivos que ayudan a mantener el útero en su posición. La constancia en el tratamiento y el seguimiento médico son claves para obtener buenos resultados.
¿Los ejercicios de Kegel realmente funcionan?
Sí, los ejercicios de Kegel son muy eficaces siempre que se realicen correctamente y bajo la supervisión de un fisioterapeuta especializado en suelo pélvico. Estos ejercicios fortalecen los músculos que sostienen el útero, la vejiga y el recto, ayudando a mejorar los síntomas del prolapso y a prevenir su avance. Una pauta personalizada marca la diferencia entre hacerlo bien o de forma ineficaz.
¿El prolapso puede reaparecer después del tratamiento?
Es posible, sobre todo si no se mantiene una buena rutina de ejercicios y revisiones periódicas. Factores como los embarazos posteriores, el estreñimiento crónico, el sobrepeso o el envejecimiento pueden aumentar el riesgo de recurrencia. Sin embargo, con una buena higiene postural, ejercicios regulares y controles médicos o fisioterapéuticos, ese riesgo se reduce notablemente.
¿La terapia hormonal es segura para todas las mujeres?
La terapia hormonal sustitutiva (THS) puede ser beneficiosa para muchas mujeres tras la menopausia, ya que ayuda a compensar la disminución de estrógenos y a mejorar síntomas como los sofocos, la sequedad vaginal, la pérdida de masa ósea o la atrofia de los tejidos pélvicos, contribuyendo así a una mejor calidad de vida. Sin embargo, no es adecuada para todas las mujeres y debe ser siempre prescrita y supervisada por un médico, quien valorará de forma individual la historia clínica, los antecedentes y los posibles factores de riesgo. En algunos casos puede estar contraindicada o requerir ajustes en la dosis, el tipo de hormona o la vía de administración, por lo que el tratamiento debe personalizarse y revisarse periódicamente para garantizar su seguridad y eficacia.
¿Cuánto tiempo dura la recuperación tras una cirugía?
La recuperación suele durar entre 4 y 6 semanas, aunque depende del tipo de cirugía realizada, la técnica empleada y las características personales de cada paciente. Durante este tiempo se recomienda evitar levantar peso, mantener una buena hidratación, cuidar el tránsito intestinal y seguir las indicaciones del ginecólogo y fisioterapeuta antes de retomar la actividad física habitual.
¿Qué especialista trata el prolapso uterino?
El tratamiento del prolapso uterino es multidisciplinar. El ginecólogo realiza la valoración médica y decide el abordaje más adecuado, mientras que el fisioterapeuta especializado en suelo pélvico desempeña un papel fundamental tanto en la prevención como en la recuperación. En algunos casos también pueden intervenir otros profesionales de la salud según la causa o el grado del prolapso.
¿Qué pasa cuando una mujer tiene prolapso uterino?
El prolapso uterino ocurre cuando la musculatura del suelo pélvico pierde firmeza y el útero se desplaza hacia el canal vaginal. Esto puede generar sensación de presión o masa vaginal, dolor en la zona lumbar, incomodidad al caminar o durante las relaciones sexuales, así como problemas urinarios o intestinales. Es más habitual después de partos vaginales, durante la menopausia o en situaciones que incrementan la presión intraabdominal.
Este desplazamiento puede comprometer la función de la vejiga, el útero y el recto, por lo que resulta fundamental acudir a un profesional sanitario ante los primeros signos. Una valoración temprana permite determinar el grado de prolapso y pautar el abordaje más adecuado. En este contexto, la fisioterapia especializada en suelo pélvico desempeña un papel esencial, ya que ayuda a reforzar la musculatura, frenar su progresión y mejorar el bienestar y la calidad de vida.
¿Es malo estar sentado todo el día para el prolapso?
Estar sentado durante largos periodos no es la causa directa de un prolapso uterino, pero puede influir negativamente en los síntomas y en la función del suelo pélvico. Permanecer muchas horas sentado, sobre todo con mala postura, puede generar:
-
Mayor presión en la zona pélvica, lo que puede aumentar la sensación de pesadez o presión en la pelvis.
-
Debilidad en la musculatura postural y del core, que son esenciales para sostener los órganos pélvicos.
-
Rigidez en la columna y caderas, lo que altera la mecánica corporal y favorece desequilibrios musculares.
No obstante, estar sentado per se no “empeora” directamente el prolapso, pero sí puede agravar las molestias si no se compagina con buenos hábitos posturales y actividad física adecuada.
Para minimizar el impacto del sedentarismo, se recomienda:
-
Levantarse y moverse cada 30–60 minutos.
-
Mantener una postura neutra, con pelvis y espalda bien alineadas.
-
Realizar ejercicios que fortalezcan el suelo pélvico y el core.
-
Alternar períodos de pie, caminatas ligeras y estiramientos a lo largo del día.
Adoptar estos hábitos puede ayudar a reducir la presión pélvica, mejorar la función muscular y aliviar síntomas asociados al prolapso, contribuyendo a un mejor bienestar general.
Matriz invertida mujer
La expresión “matriz invertida” suele usarse para referirse al útero retrovertido o inclinado hacia atrás, una variación anatómica en la que el útero no se orienta hacia adelante sobre la vejiga (posición habitual), sino que se inclina hacia la columna vertebral y el recto dentro de la pelvis.
Esta condición es bastante común (aproximadamente entre el 20–25 % de las mujeres la presentan) y generalmente no representa un problema de salud ni afecta la fertilidad. Muchas mujeres ni siquiera saben que la tienen hasta que se detecta en un examen ginecológico o una ecografía.

Cómo se acomoda la matriz caida
La matriz caída (prolapso uterino) se puede “acomodar” o tratar de distintas formas según el grado del prolapso, los síntomas y la situación de cada mujer. No siempre implica cirugía. Las opciones más habituales son:
Tratamientos conservadores (los más frecuentes)
-
Ejercicios de suelo pélvico (Kegel o ejercicio terapéutico guiado): fortalecen los músculos que sostienen el útero y ayudan a elevarlo y estabilizarlo.
-
Fisioterapia de suelo pélvico: incluye ejercicios específicos, trabajo postural, respiración y técnicas manuales.
-
Pesario vaginal: dispositivo que se coloca en la vagina para sostener el útero en su posición, especialmente útil si hay síntomas o mientras se fortalece el suelo pélvico.
-
Cambios en hábitos diarios: evitar cargar peso, tratar el estreñimiento, mejorar la postura y controlar la presión abdominal.
Tratamiento médico o quirúrgico
-
Tratamiento hormonal local (estrógenos vaginales), en mujeres posmenopáusicas, para mejorar la calidad de los tejidos.
-
Cirugía: se reserva para casos moderados o graves cuando el prolapso afecta mucho la calidad de vida y no mejora con tratamientos conservadores.
Conclusión final
El prolapso uterino tratamiento debe abordarse desde un enfoque integral que combine opciones médicas, fisioterapia y, en casos avanzados, cirugía. La prevención y el fortalecimiento muscular son esenciales para mantener una vida activa y saludable. Con la orientación adecuada, es posible recuperar la funcionalidad y el bienestar físico.

